Компьютерное зрение в медицине
Антон Владзимирский 15/10/20
Искусственный интеллект (ИИ) в здравоохранении переживает период хайпа. У всех разработчиков масса амбиций, начиная от мелких стартапов и заканчивая крупными транснациональными вендорами и производителями медицинского оборудования, которые предлагают самые разные алгоритмы, сервисы и т.д. Однако создание решений на основе искусственного интеллекта для медицины и здравоохранения – это не только новые возможности, но и многочисленные проблемы. В этой статье рассмотрим барьеры, которые нужно преодолеть на этом пути заранее, чтобы не совершать типичные ошибки, а также ответим на главный вопрос, который волнует абсолютно всех: заменит ли ИИ врача в будущем?
Большое количество команд разработчиков, давно и профессионально занимающихся системами компьютерного зрения, искусственным интеллектом и нейронными сетями, активно идут в сферу здравоохранения. Порой это специалисты с совершенно потрясающими перспективами, большим опытом и готовыми продуктами, которые успешно внедряются в промышленности, на транспорте и др. Но все они приходят в абсолютно новую для себя область, которая живет по своим собственным законам и правилам. И главное в ней то, что ценой даже за малейшую ошибку может стать жизнь человека.
Доказательная медицина
Когда речь идет о цифровизации в медицине, очень часто говорят о консервативности врачей, сопротивлении врачебного сообщества и т.д. Но так считают те, кто не понимает, каким путем здесь формируются решения, как внедряются любые технологии, будь то таблетка, новый вид скальпеля или цифровой продукт.
Если посмотреть на типовую пирамиду доказательной медицины с разными уровнями доказательности научных исследований (рис. 1), то, к сожалению, подавляющее количество продуктов на базе искусственного интеллекта пока расположены на ее "дне". Другими словами, это единичные описания единичных случаев. Для профессионального сообщества такая мизерная информация доказательным аргументом не является.
 Рис. 1. Пирамида доказательной медицины
Рис. 1. Пирамида доказательной медицины
Это значит, что надо не только разрабатывать алгоритмы на основе ИИ, но и идти путем научной валидации, растить опыт, доходить до уровня исследований и затем – метаанализов и клинических рекомендаций.
Повышение производительности и точности скринингов
В указе президента "О развитии искусственного интеллекта в Российской Федерации" № 490 от 10.10.2019 г. есть отдельное положение о повышении качества услуг здравоохранения за счет использования технологий ИИ. Потенциально внедрение искусственного интеллекта в медицине открывает большие возможности для контроля качества и автоматизации участков производственных процессов, которые достаточно типизированы и состоят из повторения рутинных операций. Чаще всего такими процессами являются скрининги и профилактические исследования, когда однотипная стандартизированная диагностика выполняется на больших объемах пациентов. Так как это условно здоровые люди, то при массовом анализе значительная часть исследований представляет собой норму и, как следствие, идеальный вариант для автоматизации.
Глобальные исследования подтверждают данную точку зрения. Согласно опросу Европейского общества рентгенорадиологии (European Society of Radiology)1, большинство врачей отдает предпочтение использованию ИИ для скрининга онкологических и сердечно-сосудистых заболеваний (рис. 2).
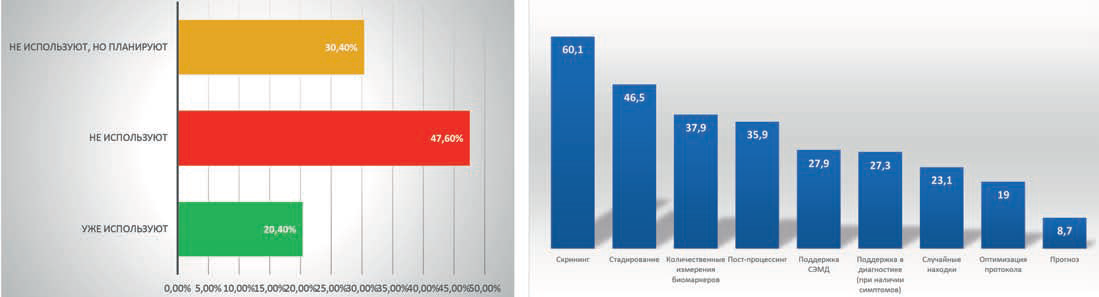 Рис. 2. Опрос European Society of Radiology по использованию ИИ в радиологии (675 респондентов)1
Рис. 2. Опрос European Society of Radiology по использованию ИИ в радиологии (675 респондентов)1
Кто несет ответственность?
Что касается разделения ответственности врача и искусственного интеллекта, то к этому вопросу медицинские работники относятся скептически. Многие из них считают, что само по себе заключение без валидации врачом пациент вряд ли может воспринять.
Другое дело – разделение ответственности между врачом и разработчиком ИИ-решения. Ведь просто разработать алгоритм и передать его в медицину не получится. Придется нести ответственность за работу этого алгоритма и в длительной перспективе.
Кроме того, на всех этапах разработки решения для здравоохранения обязательно участие врачей, причем как специалистов в сфере клинической дисциплины, которой адресовано конкретное решение, так и специалистов по организации здравоохранения.
Качество валидации ИИ для диагностики
Основная проблема, с которой сталкиваются разработчики ИИ для медицины, – это качество и стандартизация исходных данных. На рис. 3 показаны результаты обобщающей аналитической публикации2, посвященной анализу датасетов и качеству алгоритмов на их основе, разработанных для здравоохранения за несколько предыдущих лет. Обзору уже три года, но ситуация, к сожалению, не меняется.
 Рис. 3. Анализ датасетов и качество алгоритмов на их основе (на основании 516 статей, опубликованных в 2018 г.)2
Рис. 3. Анализ датасетов и качество алгоритмов на их основе (на основании 516 статей, опубликованных в 2018 г.)2
В большинстве случаев разработчики берут отдельно взятый датасет, чаще всего принадлежащий одной больнице, тренируют на нем алгоритм и выпускают в свет. Если цель – получить инвестиции, то такой подход позволит это сделать. Но если нужно создать продукт, который будет массово работать в системе здравоохранения в стране и за рубежом, то подход неприемлем, так как результаты работы ИИ обычно оказываются невоспроизводимыми на других датасетах, диагностических устройствах, другой популяции и т.д. То есть нет валидации алгоритмов на независимых данных при разработке, а значит предлагаемый ИИ не сможет работать "за пределами" известного ему датасета.
Далее в игру вступает доказательная медицина. Если не показать врачу метрики диагностической точности алгоритма, не назвать значения площади под кривой, чувствительности, специфичности, то команда может быть сколько угодно профессиональной, а инвестиции огромными, но никто в медицинском сообществе не будет принимать это во внимание. В медицине ИИ должен пройти научную оценку, клинические испытания, наконец – получить регистрационное свидетельство в качестве медицинского изделия. Только после этого можно рассчитывать на массовое применение алгоритма. Причем такая ситуация носит глобальный характер, в каждой развитой стране есть своя система сертификации изделий и средств для здравоохранения.
Также результаты работы алгоритма обязательно должны быть воспроизводимы и объяснимы. Недостаточно сказать врачу, что на одном снимке есть патология, а на другом ее нет. Недостаточно просто показать те области, которые вызвали у алгоритма интерес и сомнение, необходимо объяснить, почему он принял то или иное решение.
Мы сталкивались с известными ситуациями, когда алгоритм учили на компьютерных томограммах буквально находить белое на черном, и в итоге он не понимал разницу между очагом в легком и содержимым кишечника (рис. 4).
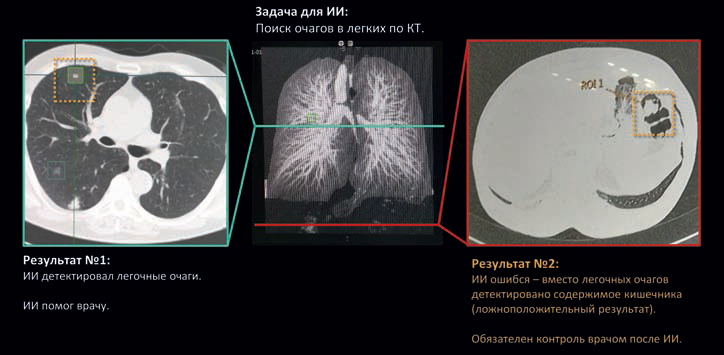 Рис. 4. Задача для ИИ – поиск очагов в легких по КТ
Рис. 4. Задача для ИИ – поиск очагов в легких по КТ
Когда врач видит подобную картинку, он больше не будет работать с этим алгоритмом, и здесь дело не в его косности или консерватизме, а в том, что это элементарные вещи: сначала научить алгоритм находить легкие на изображении, понимать их анатомические границы, а уже потом искать очаги. Типичные грубые ошибки происходят и тогда, когда ищут просто какие-то образования без привязки к анатомическим ориентирам, и очагом заболевания может оказаться все что угодно, вплоть до застежки на нижнем белье.
Опыт сотрудничества с разработчиками
Центр диагностики и телемедицины ДЗМ (директор Центра – д.м.н., профессор Морозов Сергей Павлович) ведет масштабную и многогранную работу с разработчиками ИИ.
В этой практике взаимодействия можно выделить несколько основных проблем.
Стабильность работы команды
Мы сталкивались с ситуациями, когда последовательно тестировали одну и ту же разработку и видели, как колеблется значение метрик диагностической точности. Это было связано с тем, что постоянно менялась команда разработчиков, между разработками не было преемственности. Поэтому в контексте клинических испытаний алгоритмов искусственного интеллекта для медицины рассматриваются не только технические испытания, но и система требований к принципам управления качеством, по которым работает команда.
Отсутствие целеполагания, необоснованная постановка задач
Многие разработчики считают, что в медицине надо просто распознать какое-то изображение, мол вон сколько в ней визуализации – рентгенограммы, томограммы и др. А зачем, например, распознавать рентгенограмму таза? В какой производственный процесс встраивается алгоритм? Кто и почему будет платить за его работу? Эти вопросы, как правило, остаются без ответа.
Разработка искусственного интеллекта для медицины начинается с обоснованного целеполагания. Она выстраивается по той же схеме, что и создание медикаментов в фармбизнесе (рис. 5), и включает в себя не только обязательные клинические испытания, но и постмаркетинговые наблюдения.
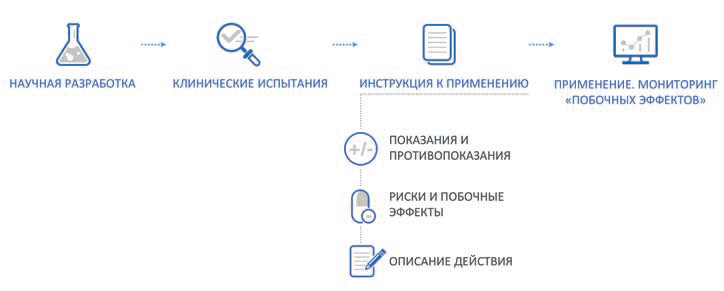 Рис. 5. ИИ-сервис создается и функционирует аналогично процессам в фармбизнесе
Рис. 5. ИИ-сервис создается и функционирует аналогично процессам в фармбизнесе
ИИ – медицинское изделие
Часто ведутся дискуссии о том, что искусственный интеллект не нужно сертифицировать как медицинское изделие. Но при этом, если человек планирует лечить себя или члена семьи таблетками, он хочет, чтобы таблетки были проверены в клинических испытаниях, а используемые во время операции инструменты были медицинскими изделиями, стерильными, проверенными и качественными. А как только речь заходит об искусственном интеллекте, то почему-то он не является медицинским изделием и диагностическое решение, определяющее судьбу человека, воспринимается как некое приложение без всякой ответственности. Это совершенно порочная практика.
Во всем мире наблюдается четкая практика сертификации искусственного интеллекта как медицинского изделия наравне с любыми другими видами программного обеспечения.
Онлайн-обзор "Системы видеоаналитики" - решения от производителей и мнения экспертов >>>
Московский эксперимент по применению компьютерного зрения в лучевой диагностике
В 2020 г. в соответствии с постановлением Правительства Москвы Центр диагностики и телемедицины ДЗМ начал крупнейшее в мире научное исследование применимости и качества искусственного интеллекта для здравоохранения. В нем могут принять участие разработчики ИИ-решений для медицины, у которых уже есть готовый продукт (алгоритм, сервис). Он должен уметь приоритизировать исследования, обозначать патологические участки на изображениях и помогать врачу сформировать шаблон описания, то есть контролировать качество и повышать производительность работы.
В рамках эксперимента сервисы искусственного интеллекта подключаются к Единому радиологическому информационному сервису (ЕРИС), который объединяет все государственные медицинские организации города Москвы. К ЕРИС подключены около 1,5 тыс. единиц цифровой диагностической аппаратуры, ежегодно в нем накапливаются миллионы исследований, в системе работают врачи и рентгенолаборанты.
На рис. 6 показаны первые промежуточные результаты эксперимента. Он проводится по трем видам исследований: рентгенограмма грудной клетки, компьютерная томограмма грудной клетки и маммограмма. Имеются отдельные условия для алгоритмов по диагностике COVID-19.
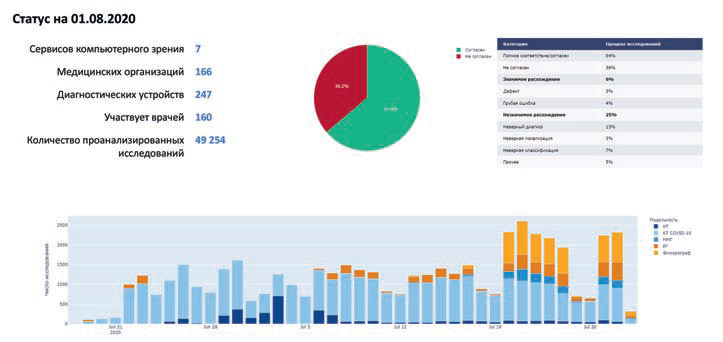 Рис. 6. Промежуточные результаты эксперимента по применению компьютерного зрения в лучевой диагностике (статус на 01.08.2020 г.)
Рис. 6. Промежуточные результаты эксперимента по применению компьютерного зрения в лучевой диагностике (статус на 01.08.2020 г.)
Это уникальная возможность для разработчиков апробировать алгоритмы в реальных клинических условиях, получить обратную связь не только от команды ученых, но и от практикующих врачей, выяснить объективные метрики качества и точности, оценить воспроизводимость работы алгоритмов, а на основе этих результатов – усовершенствовать свою разработку.
С научной точки зрения эксперимент представляет собой модель клинических испытаний, разработанную коллективом Центра под руководством профессора Сергея Морозова3.
На сайте https://mosmed.ai можно ознакомиться со специальной конкурсной программой и системой грантов.
Эффективный ИИ в медицине
За искусственным интеллектом в медицине большое будущее, хотя этот инструмент еще только формируется.
Способен ли ИИ когда-нибудь заменить врача? Нет, этого никогда не будет, и не нужно даже грезить об этом. Но настоящий искусственный интеллект станет замечательным помощником для медицинского работника: поможет профилактировать ошибки и дефекты, автоматизировать рутинные операции, ускорить оказание медицинской помощи. В результате это приведет к тому, что не ИИ заменит врача, а врач, использующий ИИ, заменит врача, который его не использует.
1 Codari M, Melazzini L, Morozov SP et al. Impact of Artificial Intelligence on Radiology: a EuroAIM Survey Among Members of the European Society of Radiology. Insights Imaging. 2019 Oct 31;10(1):105. doi: 10.1186/s13244019-0798-3.
2 Kim DW, Jang HY, Kim KW, Shin Y, Park SH. Design Characteristics of Studies Reporting the Performance of Artificial Intelligence Algorithms for Diagnostic Analysis of Medical Images: Results from Recently Published Papers. Korean J Radiol. 2019 Mar;20(3):405-410. https://doi.org/10.3348/kjr.2019.0025.
3 Морозов С.П., Владзимирский А.В., Кляшторный В.Г., Андрейченко А.Е., Кульберг Н.С., Гомболевский В.А. Клинические испытания программного обеспечения на основе интеллектуальных технологий (лучевая диагностика). Препринт № ЦДТ-2019-1 / Серия "Лучшие практики лучевой и инструментальной диагностики". Вып. 23. М., 2019. 33 с.
Опубликовано в журнале "Системы безопасности" №4/2020
Изображения предоставлены автором
Фото: https://ru.freepik.com
- Безопасность объектов (350)
- Пожарная безопасность (309)
- Комплексная безопасность (296)
- Видеонаблюдение (294)
- СКУД (277)
- Транспортная безопасность (173)
- Каталог "Пожарная безопасность" (154)
- Пожарная сигнализация (147)
- Мнения экспертов (137)
- Видеоаналитика (120)
- Цифровая трансформация (119)
- Видеокамеры (105)
- Биометрия (101)
- Искусственный интеллект (95)
- Места с массовым пребыванием людей (83)
- Пожаротушение (81)
- Цифровое ЖКХ (72)
- Информационная безопасность (65)
- Киберзащита (61)
- Беспроводные технологии (49)
- Ритейл (49)
- Журнал "Системы безопасности" №1/2021 (48)
- Журнал "Системы безопасности" №6/2023 (48)
- Охрана периметра (47)
- Журнал "Системы безопасности" №6/2021 (45)
- Умный дом (44)
- Журнал "Системы безопасности" №2/2022 (43)
- Журнал "Системы безопасности" №1/2022 (42)
- Журнал "Системы безопасности" №1/2023 (42)
- Журнал "Системы безопасности" №5/2022 (41)
- Журнал "Системы безопасности" №5/2024 (41)
- Журнал "Системы безопасности" №6/2022 (41)
- Журнал "Системы безопасности" №2/2020 (40)
- Журнал "Системы безопасности" №3/2020 (39)
- Журнал "Системы безопасности" №3/2022 (39)
- Журнал "Системы безопасности" №5/2023 (39)
- Журнал "Системы безопасности" №6/2019 (39)
- Журнал "Системы безопасности" №1/2024 (38)
- Журнал "Системы безопасности" №4/2023 (38)
- Журнал "Системы безопасности" №4/2024 (38)
- Журнал "Системы безопасности" №4/2025 (38)
- Журнал "Системы безопасности" №5/2021 (38)
- Защита от БПЛА (38)
- Технологии распознавания (38)
- Журнал "Системы безопасности" №4/2022 (37)
- ТЭК и нефтегаз (37)
- Центры обработки данных (ЦОД) (37)
- Журнал "Системы безопасности" №2/2021 (36)
- Журнал "Системы безопасности" №3/2023 (36)
- Журнал "Системы безопасности" №5/2020 (36)
- Журнал "Системы безопасности" №2/2025 (35)
- Журнал "Системы безопасности" №3/2021 (35)
- Журнал "Системы безопасности" №4/2020 (35)
- Автоматизация зданий (34)
- Журнал "Системы безопасности" №1/2020 (34)
- Рынок безопасности (34)
- Журнал "Системы безопасности" №1/2025 (33)
- Журнал "Системы безопасности" №2/2023 (33)
- Журнал "Системы безопасности" №2/2024 (33)
- Журнал "Системы безопасности" №6/2020 (33)
- Тепловидение (33)
- Антидрон (32)
- Журнал "Системы безопасности" №5/2019 (31)
- Журнал "Системы безопасности" №4/2021 (30)
- Интернет вещей (IoT) (30)
- Журнал "Системы безопасности" №3/2025 (29)
- Журнал "Системы безопасности" №6/2024 (29)
- Машинное зрение (29)
- Импортозамещение (28)
- Журнал "Системы безопасности" №3/2024 (27)
- Умный город (27)
- Идентификация (26)
- Нейросети (26)
- СОУЭ (26)
- Журнал "Системы безопасности" №4/2019 (25)
- Промышленность (25)
- Безопасность (24)
- Транспорт (24)
- Облачные технологии (23)
- Охрана труда и промышленная безопасность (ОТиПБ) (23)
- Журнал "Системы безопасности" №3/2019 (22)
- Банки и финансы (20)
- Новости компаний (20)
- PSIM (18)
- Антитеррор (18)
- НВП "Болид" (17)
- Охрана объектов (16)
- COVID-19 (15)
- Досмотр (15)
- Журнал "Системы безопасности" №5/2025 (15)
- Интеграция (15)
- Итоги (15)
- Проектирование и монтаж (15)
- Автоматизация (14)
- АРГУС-СПЕКТР (13)
- Безопасный город (13)
- Исследование (13)
- Охранная сигнализация (13)
- Турникеты (13)
- Домофоны (12)
- Компании (12)
- МЧС России (12)
- Рейтинги (12)
- Системы хранения данных (СХД) (12)
- ТБ Форум (12)
- Удаленный доступ (12)
- All-over-IP (11)
- Beward (11)
- CCTV (11)
- Извещатели (11)
- Интервью (11)
- Распознавание лиц (11)
- BioSmart (10)
- Дайджест (10)
- Сертификация (10)
- IdM (9)
- PERCo (9)
- Взрывозащита (9)
- ИТ-инфраструктура (9)
- Источники бесперебойного питания (ИБП) (9)
- Роботизация (9)
- Axis Communications (8)
- Бизнес, идеи и мнения (8)
- Стрелец-ПРО (8)
- ААМ Системз (7)
- АРМО-Системы (7)
- Авиакомпании и аэропорты (7)
- БАС (7)
- Болид (7)
- Контроллеры (7)
- Метрополитен (7)
- ПБ (7)
- Программное обеспечение (7)
- DSSL (6)
- Законодательство (6)
- Лидеры технологий (6)
- Металлургия (6)
- Радиоканальные системы (6)
- АСУ ТП (5)
- Беспилотники (5)
- Индустрия 4.0 (5)
- Мобильный доступ (5)
- Промышленная автоматизация (5)
- Регулирование (5)
- Ситуационные центры (5)
- Шлагбаумы (5)
- IDIS (4)
- ITV Group (4)
- PERCo-Web (4)
- Важные люди (4)
- Журнал "Системы безопасности" (4)
- ИПДА (4)
- ИТ-отрасль (4)
- КИИ (4)
- Колонка эксперта (4)
- Коммутаторы (4)
- Критически важные объекты (КВО) (4)
- Машинное обучение (4)
- ОПС (4)
- Персональные данные (4)
- Персоны (4)
- ТД Актив-СБ (4)
- Тестирование (4)
- Трибуна заказчика (4)
- BIM-технологии (3)
- Smartec (3)
- dormakaba (3)
- АСКУЭ (3)
- АУП (3)
- Агрокомплекс (3)
- Алкотестер (3)
- Астрон (3)
- Гибридная война (3)
- Защита информации и связи, кибербезопасность (3)
- Инновации (3)
- Информационные технологии (3)
- Конференции (3)
- Мероприятия по безопасности (3)
- Микроэлектроника (3)
- Противотаранные устройства (3)
- СУРВ (3)
- Сельское хозяйство (3)
- Стандарты, нормы и требования (3)
- Строительная экспертиза (3)
- ТЕКО (3)
- Умные парковки (3)
- Учет рабочего времени (3)
- Цифровые технологии (3)
- Эксклюзив (3)
- 5G (2)
- ACaaS (2)
- EverFocus (2)
- IT-системы (2)
- Iron Logic (2)
- PALMJET (2)
- PCI DSS (2)
- Parsec (2)
- RPA (2)
- RusGuard (2)
- SaaS (2)
- Synology (2)
- TRASSIR (2)
- Vidau Systems (2)
- ZKTeco (2)
- АО "ОКБ "АСТРОН" (2)
- Аналитика (2)
- Астра-А (2)
- Аттестация (2)
- Аттестация персонала (2)
- Безопасность данных (2)
- Беспроводные системы (2)
- Виртуальный рабочий стол (2)
- Главгосэкспертиза (2)
- Делетрон (2)
- ИТС (2)
- Кабельная продукция (2)
- Категорирование (2)
- Корпоративная безопасность (2)
- Метро (2)
- Минтранс (2)
- Объекты культурного наследия (2)
- Охранный мониторинг (2)
- ПО (2)
- РЖД (2)
- Росгвардия (2)
- ССОИ (2)
- Современный офис (2)
- Телевидение (2)
- Термокожухи (2)
- Тоннели (2)
- Удаленная работа (2)
- Устройства защиты от импульсных перенапряжений (2)
- Хранение оружия (2)
- ЦеСИС НИКИРЭТ (2)
- Цифровизация (2)
- Электрозамки (2)
- Энергетика (2)
- логистика (2)
- 3D-моделирование (1)
- Ajax (1)
- Axis Talk 2021 (1)
- BARNET (1)
- BIM- моделирование (1)
- BYOD (1)
- Basler AG (1)
- Beyond Security (1)
- Big Data (1)
- Bosch (1)
- CMOS-технология (1)
- COPE (1)
- ChatGPT (1)
- Cloud4Y (1)
- D-link (1)
- DBaaS (1)
- DCImanager (1)
- DDoS-атаки (1)
- DIS Group (1)
- Dahua (1)
- Deep Learning (1)
- EAS-система (1)
- Edge AI + Vision (1)
- Face ID (1)
- FaceStation 2 (1)
- Faceter Russia (1)
- Flamax (1)
- GDPR-террористы (1)
- Grundig Security (1)
- HID Global (1)
- HR Tech (1)
- Hanwha Techwin (1)
- Hi-Tech Security (1)
- Hikvision Russia (1)
- Hrtech (1)
- IP-коммуникации (1)
- IP-протокол (1)
- IP-системы (1)
- ISPsystem (1)
- IaaS (1)
- InPrice Distribution (1)
- InfoWatch Traffic Monitor (1)
- Intel (1)
- Intelligent Video (1)
- Milestone Systems (1)
- Mission Critical (1)
- NAS (1)
- NFC (1)
- NFC BLE (1)
- NOVIcam (1)
- NVR (1)
- OSDP (1)
- OSRAM (1)
- ParsecNET 3 (1)
- Phoenix Contact (1)
- QNAP (1)
- QR-коды (1)
- RPA-платформы (1)
- RecFaces (1)
- SIP (1)
- SVA/SVI (1)
- SVP/SVZ (1)
- Seagate (1)
- SecuriSmoke (1)
- Securika Moscow (1)
- Sicurezza (1)
- Sigur (1)
- Synology DVA3219 (1)
- UEM SafeMobile (1)
- Ultra-Wideband (1)
- VMS (1)
- VUCA-мир (1)
- deepfake (1)
- e-commerce (1)
- e-сommerce (1)
- eIVP1570 VE (1)
- АМТ-ГРУП (1)
- АНВ (1)
- АПС rubetek (1)
- АСУДД (1)
- Аспирационные системы (1)
- Астра-Z-8845 (1)
- Астра-Zитадель (1)
- Астра-РИ-М (1)
- БГ-Оптикс (1)
- БайтЭрг (1)
- Бесконтактный сканер (1)
- Беспилотный транспорт (1)
- Бизнес (1)
- Биотехнологии (1)
- Большие данные (1)
- Бун Эдам (1)
- В2В (1)
- В2С (1)
- Вентиляция (1)
- Верификация (1)
- Видеорегистраторы (1)
- Виртуальный ассистент (1)
- Вирусная активность (1)
- Вишинг (1)
- Всероссийский союз страховщиков (1)
- Гибридная пена (1)
- Государственный надзор (1)
- Дактилоскопия (1)
- Деловая программа (1)
- Дистанционное обучение (1)
- Добродел (1)
- ЕБС (1)
- Евразийский экономический союз (1)
- Европейский союз (1)
- Журнал "Системы безопасности" №6/2025 (1)
- ИИС (1)
- ИКАО (1)
- ИПДЛ (1)
- ИСБ (1)
- ИСО Орион (1)
- ИСП (1)
- ИТРИУМ СПб (1)
- Иконоскоп Зворыкина (1)
- Интеллектуальные транспортные системы (1)
- Интернет (1)
- Интером (1)
- Источники информации (1)
- К2Тех (1)
- Квантовые вычисления (1)
- Киберугрозы (1)
- Колонка редактора (1)
- Компьютерное зрение (1)
- Контрафактная продукция (1)
- Конфиденциальная информация (1)
- Логический доступ (1)
- МГП ЗАРЯ (1)
- МФСБ (1)
- МЦД (1)
- Малленом Системс (1)
- Менеджер по продажам СБ (1)
- Методы защиты информации (1)
- Метрология (1)
- Микропроцессоры (1)
- Минимизация последствий ЧС (1)
- Минэнерго (1)
- Минэнерго России (1)
- Мировая урбанизация (1)
- Мобильные мошенники (1)
- Модули подключения (1)
- Морская безопасность (1)
- Мосгортранс (1)
- Московский метрополитен (1)
- Мошеннические схемы (1)
- Мощность излучения (1)
- НПЗ (1)
- НПК "Фотоника" (1)
- Нетворк Профи (1)
- Новости (1)
- ОКБ "Гамма" (1)
- ОС QuTS hero (1)
- Огневые испытания (1)
- Опрос онлайн (1)
- Оптимизация систем безопасности (1)
- Отраслевые сайты по безопасности (1)
- Отрасль (1)
- Охранные системы (1)
- ПАО "КАМАЗ" (1)
- ПК (1)
- Пентест (1)
- Передатчик (1)
- Пожтехника (1)
- Полупроводники (1)
- Развитие экономики (1)
- Результаты сертификации (1)
- Росморречфлот (1)
- Ростехнадзор (1)
- Рынок ИТ (1)
- СБ "Марит" (1)
- СМК (1)
- Самарский метрополитен (1)
- Самолет-амфибия (1)
- Сбербанк (1)
- Сверхвысокочастотный сигнал (1)
- Сенсорные барьеры (1)
- Система измерения (1)
- Системы безопасности (1)
- Системы защиты с трибоэлектрическим кабелем (1)
- Системы позиционирования (1)
- Системы связи и мониторинга (1)
- Сканер отпечатков пальцев (1)
- Сканирование пассажиров в метро (1)
- Сколково (1)
- События (1)
- Советы менеджерам (1)
- Социальная инженерия (1)
- Стивен Кови (1)
- Строительство (1)
- Считыватели (1)
- Считыватели рисунка вен (1)
- Т8 Сенсор (1)
- ТЕНЗОР (1)
- ТПУ (1)
- Тайм менеджмент (1)
- Телеком (1)
- Телефонные мошенники (1)
- Терагерцовая технология (1)
- Термометрия (1)
- Тест (1)
- Технологии (1)
- Тренды и тенденции (1)
- Управление (1)
- Управление доступом (1)
- ФСБ (1)
- ФСТЭК (1)
- Фиксация нарушений ПДД (1)
- Форум (1)
- Центр ФСБ России (1)
- Цикл продаж СБ (1)
- Чат-бот (1)
- Широкополосный доступ (1)
- Шоплифтер (1)
- Экономическая безопасность (1)
- Экспертиза (1)
- Электромагнитная совместимость (1)
- Эпоха диджитализации (1)
- виртуальная реальность (1)
- здравоохранение (1)
- маркетинг (1)
- процессоры (1)
- связь (1)
- технические подробности (1)
- фишинг (1)
- Ноябрь 2025 (17)
- Октябрь 2025 (23)
- Сентябрь 2025 (24)
- Август 2025 (19)
- Июль 2025 (23)
- Июнь 2025 (19)
- Май 2025 (20)
- Апрель 2025 (20)
- Март 2025 (22)
- Февраль 2025 (17)
- Январь 2025 (17)
- Декабрь 2024 (21)
- Ноябрь 2024 (26)
- Октябрь 2024 (24)
- Сентябрь 2024 (22)
- Август 2024 (23)
- Июль 2024 (23)
- Июнь 2024 (18)
- Май 2024 (23)
- Апрель 2024 (20)
- Март 2024 (20)
- Февраль 2024 (19)
- Январь 2024 (25)
- Декабрь 2023 (30)
- Ноябрь 2023 (24)
- Октябрь 2023 (19)
- Сентябрь 2023 (23)
- Август 2023 (26)
- Июль 2023 (21)
- Июнь 2023 (20)
- Май 2023 (24)
- Апрель 2023 (17)
- Март 2023 (21)
- Февраль 2023 (24)
- Январь 2023 (24)
- Декабрь 2022 (32)
- Ноябрь 2022 (28)
- Октябрь 2022 (23)
- Сентябрь 2022 (25)
- Август 2022 (21)
- Июль 2022 (24)
- Июнь 2022 (27)
- Май 2022 (24)
- Апрель 2022 (24)
- Март 2022 (27)
- Февраль 2022 (21)
- Январь 2022 (22)
- Декабрь 2021 (25)
- Ноябрь 2021 (23)
- Октябрь 2021 (24)
- Сентябрь 2021 (25)
- Август 2021 (24)
- Июль 2021 (26)
- Июнь 2021 (30)
- Май 2021 (25)
- Апрель 2021 (25)
- Март 2021 (22)
- Февраль 2021 (17)
- Январь 2021 (17)
- Декабрь 2020 (23)
- Ноябрь 2020 (19)
- Октябрь 2020 (17)
- Сентябрь 2020 (16)
- Август 2020 (23)
- Июль 2020 (20)
- Июнь 2020 (22)
- Май 2020 (16)
- Апрель 2020 (26)
- Март 2020 (22)
- Февраль 2020 (17)
- Январь 2020 (20)
- Декабрь 2019 (21)
- Ноябрь 2019 (12)
- Октябрь 2019 (18)
- Сентябрь 2019 (24)
- Август 2019 (14)
- Июль 2019 (17)
- Июнь 2019 (17)
- Май 2019 (13)
- Апрель 2019 (18)
- Март 2019 (18)
- Февраль 2019 (25)





Комментарии (1)